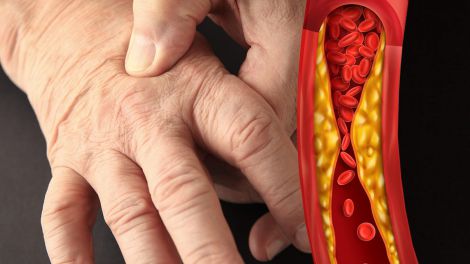
Повышенный холестерин: кожный сигнал, предупреждающий об опасности для сердца
Повышенный холестерин – это не просто медицинский термин, а тихий враг, который может незаметно подкрасться и нанести серьезный удар по вашему сердечно-сосудистому здоровью. Часто мы обращаем внимание на проблемы, когда они становятся очевидными, игнорируя ранние симптомы повышенного холестерина, которые могут проявляться на нашей коже. Именно кожные проявления холестерина могут стать первым звоночком, предупреждающим об опасности для сердца. Понимание этих сигналов и своевременное принятие мер – ключ к сохранению здорового сердца и предотвращению серьезных кардиологических заболеваний.
Кожные признаки повышенного холестерина: что нужно знать?
Наша кожа – это не только барьер, защищающий нас от внешнего мира, но и зеркало, отражающее состояние нашего организма. Повышенный уровень холестерина может оставлять на ней характерные следы, которые часто недооцениваются. Эти признаки высокого холестерина на коже могут быть разнообразными, от мелких образований до более заметных изменений. Важно научиться их распознавать, чтобы вовремя обратиться к врачу и начать лечение высокого холестерина.
Ксантомы и ксантелазмы: явные маркеры холестериновых отложений
Среди наиболее явных кожных проявлений высокого холестерина выделяются ксантомы и ксантелазмы. Эти доброкачественные новообразования представляют собой скопления жировых отложений, богатых холестерином.
Ксантелазмы: желтоватые бляшки на веках
Ксантелазмы – это, пожалуй, наиболее распространенный и узнаваемый симптом повышенного холестерина на коже. Они выглядят как мягкие, желтоватые или бледно-оранжевые бляшки, которые чаще всего появляются на верхних и нижних веках. Они могут быть единичными или множественными, разного размера, от мелких точек до более крупных образований. Желтые пятна на веках – это не просто косметический дефект, а явный сигнал о том, что уровень липидов в крови повышен. Это может указывать на гиперхолестеринемию, состояние, требующее пристального внимания. Удаление ксантелазм возможно, но важно понимать, что это лишь устранение внешнего проявления, а не лечение первопричины.
Ксантомы: более распространенные жировые отложения
Ксантомы – это более широкое понятие, охватывающее различные типы жировых отложений, которые могут появляться в разных частях тела. В отличие от ксантелазм, которые локализуются преимущественно на веках, ксантомы при повышенном холестерине могут возникать на локтевых и коленных суставах, ягодицах, предплечьях и даже в сухожилиях. Они могут иметь различную форму и размер: от плоских бляшек до более выпуклых, бугристых образований. Цвет ксантом может варьироваться от желтоватого до красновато-коричневого. Появление ксантом – это серьезный сигнал, свидетельствующий о значительных нарушениях липидного обмена и высоком риске развития атеросклероза и его осложнений, таких как инфаркт миокарда и инсульт. Диагностика ксантом включает в себя не только визуальный осмотр, но и обязательное проведение анализа крови на холестерин для определения его уровня и соотношения фракций.
Аркус сенилис (сенильная дуга): возрастное изменение или сигнал тревоги?
Еще одним кожным проявлением, связанным с холестерином, является аркус сенилис, или сенильная дуга. Это серовато-белое или голубоватое кольцо, которое появляется в роговице глаза, по краю радужки. У пожилых людей это может быть естественным возрастным изменением, связанным с дегенеративными процессами. Однако, если аркус сенилис появляется у людей молодого или среднего возраста, особенно в сочетании с другими симптомами повышенного холестерина, это может быть тревожным сигналом. Кольцо вокруг радужки глаза свидетельствует о наличии липидных отложений в роговице, что косвенно указывает на высокий уровень холестерина в крови. В таких случаях необходимо провести обследование на дислипидемию и оценить риск сердечно-сосудистых заболеваний.
Другие возможные кожные сигналы
Помимо явных жировых отложений, существуют и другие, менее специфичные кожные проявления, связанные с высоким холестерином. К ним могут относиться:
- Сухость и шелушение кожи: Нарушение липидного обмена может влиять на состояние кожного покрова, делая его более сухим и склонным к шелушению. Это связано с недостатком липидов, необходимых для поддержания гидролипидного барьера кожи.
- Зуд кожи: Иногда повышенный холестерин может вызывать кожный зуд, особенно в области ног. Это может быть связано с нарушением кровообращения и образованием холестериновых бляшек в сосудах.
- Изменения ногтей: Хрупкость ногтей, их расслоение и появление продольных борозд также могут быть косвенными признаками нарушения обмена веществ, включая высокий уровень холестерина.
- Желтоватый оттенок кожи: В редких случаях, при очень высоком уровне билирубина (который может быть связан с проблемами печени, часто сопутствующими дислипидемии), кожа может приобрести желтоватый оттенок.
Важно понимать, что эти симптомы не всегда указывают на высокий холестерин, но их появление, особенно в комплексе, требует консультации врача.
Почему повышенный холестерин опасен для сердца?
Повышенный уровень холестерина – это не просто неприятность, а прямой путь к развитию серьезных сердечно-сосудистых патологий. Основная опасность заключается в том, что избыток холестерина в крови приводит к образованию холестериновых бляшек на стенках артерий. Этот процесс называется атеросклерозом.
Атеросклероз: медленное разрушение сосудов
Атеросклероз – это хроническое заболевание, при котором происходит утолщение и уплотнение стенок артерий из-за накопления в них атероматозных бляшек, состоящих из холестерина, фиброзной ткани и кальция. Холестериновые бляшки сужают просвет сосудов, затрудняя кровоток. Это приводит к тому, что органы и ткани начинают получать недостаточно кислорода и питательных веществ.
Роль "плохого" и "хорошего" холестерина
Для понимания механизма развития атеросклероза важно различать две основные фракции холестерина:
- Липопротеины низкой плотности (ЛПНП), или "плохой" холестерин: именно ЛПНП склонны откладываться на стенках артерий, способствуя образованию атеросклеротических бляшек. Высокий уровень ЛПНП является основным фактором риска развития сердечно-сосудистых заболеваний.
- Липопротеины высокой плотности (ЛПВП), или "хороший" холестерин: ЛПВП, наоборот, помогают выводить избыток холестерина из тканей и переносить его обратно в печень для дальнейшей переработки. Высокий уровень ЛПВП считается защитным фактором для сердечно-сосудистой системы.
Дисбаланс между ЛПНП и ЛПВП – это главная причина ускоренного развития атеросклероза.
Сердечно-сосудистые заболевания: последствия высокого холестерина
Сужение артерий из-за атеросклеротических бляшек может привести к ряду опасных состояний:
- Ишемическая болезнь сердца (ИБС): когда холестериновые бляшки поражают коронарные артерии, снабжающие сердце кровью, развивается ИБС. Это может проявляться в виде стенокардии (боли в груди при физической нагрузке) и, в худшем случае, привести к инфаркту миокарда.
- Инфаркт миокарда: происходит, когда кровоток в коронарной артерии полностью блокируется, что приводит к гибели части сердечной мышцы. Высокий холестерин является одним из ведущих факторов риска сердечного приступа.
- Инсульт: если атеросклеротические бляшки поражают артерии, снабжающие мозг кровью, может произойти инсульт. Это состояние, при котором нарушается кровоснабжение мозга, приводящее к повреждению нервных клеток. Повышенный холестерин увеличивает риск как ишемического, так и геморрагического инсульта.
- Заболевания периферических артерий: атеросклероз может поражать артерии, снабжающие кровью конечности, вызывая перемежающуюся хромоту (боль в ногах при ходьбе) и, в тяжелых случаях, приводя к гангрене.
Диагностика повышенного холестерина: как узнать свой уровень?
Ранняя диагностика повышенного холестерина – это первый и самый важный шаг на пути к сохранению здоровья сердца. Не стоит ждать появления кожных проявлений, чтобы пройти обследование.
Липидный профиль: основной анализ для оценки холестерина
Основным методом диагностики нарушений липидного обмена является липидный профиль, или биохимический анализ крови на холестерин. Этот анализ позволяет определить:
- Общий холестерин: суммарное количество холестерина в крови.
- ЛПНП (холестерин низкой плотности): уровень "плохого" холестерина.
- ЛПВП (холестерин высокой плотности): уровень "хорошего" холестерина.
- Триглицериды: еще один вид жиров в крови, повышение которого также связано с риском сердечно-сосудистых заболеваний.
Норма холестерина может варьироваться в зависимости от возраста, пола и наличия сопутствующих заболеваний. Врач интерпретирует результаты липидограммы и определяет, требуется ли коррекция уровня холестерина.
Консультация врача: ключ к правильной интерпретации
Самостоятельная интерпретация результатов анализа на холестерин может быть ошибочной. Только врач может правильно оценить уровень холестерина в контексте общего состояния здоровья пациента, его семейного анамнеза, наличия факторов риска (таких как курение, ожирение, сахарный диабет, артериальная гипертензия) и назначить соответствующее лечение и профилактику.
Как снизить повышенный холестерин и защитить сердце?
К счастью, повышенный холестерин – это состояние, которое поддается коррекции. Комплексный подход, включающий изменение образа жизни и, при необходимости, медикаментозное лечение, позволяет значительно снизить риск сердечно-сосудистых осложнений.
Изменение образа жизни: основа профилактики и лечения
Коррекция образа жизни является краеугольным камнем в борьбе с высоким уровнем холестерина. Даже незначительные изменения могут принести существенную пользу.
Правильное питание: диета при высоком холестерине
Диета при высоком холестерине должна быть направлена на снижение потребления насыщенных и трансжиров, а также увеличение потребления продуктов, богатых клетчаткой и ненасыщенными жирными кислотами.
- Ограничьте потребление насыщенных жиров: они содержатся в жирном мясе, сливочном масле, сыре, пальмовом и кокосовом масле.
- Исключите трансжиры: они часто присутствуют в выпечке, фастфуде, маргарине.
- Увеличьте потребление ненасыщенных жирных кислот: они содержатся в растительных маслах (оливковое, подсолнечное, рапсовое), орехах, семенах, авокадо.
- Включите в рацион рыбу: жирные сорта рыбы (лосось, скумбрия, сельдь) богаты омега-3 жирными кислотами, которые благоприятно влияют на липидный обмен.
- Ешьте больше фруктов, овощей и цельнозерновых продуктов: они являются источником клетчатки, которая помогает снижать уровень "плохого" холестерина.
- Предпочитайте нежирные молочные продукты.
Физическая активность: движение для здоровья сердца
Регулярная физическая активность играет важную роль в снижении холестерина и укреплении сердечно-сосудистой системы.
- Аэробные нагрузки: ходьба, бег, плавание, езда на велосипеде – эти виды активности помогают повысить уровень "хорошего" холестерина и снизить уровень "плохого". Рекомендуется уделять не менее 150 минут умеренной или 75 минут интенсивной аэробной нагрузке в неделю.
- Силовые тренировки: помогают укрепить мышцы и ускорить метаболизм.
Отказ от вредных привычек: курение и алкоголь
Курение является одним из главных врагов сердечно-сосудистого здоровья. Оно повреждает стенки сосудов и способствует образованию атеросклеротических бляшек. Отказ от курения – это один из самых эффективных способов снизить риск инфаркта и инсульта. Чрезмерное употребление алкоголя также негативно влияет на уровень холестерина и общее состояние сердечно-сосудистой системы.
Контроль веса: снижение лишних килограммов
Избыточный вес и ожирение тесно связаны с повышенным уровнем холестерина и триглицеридов. Снижение веса даже на несколько килограммов может значительно улучшить липидный профиль и снизить риск сердечно-сосудистых заболеваний.
Медикаментозное лечение: когда диета и спорт не помогают
В случаях, когда изменение образа жизни не приносит желаемых результатов, или при очень высоком уровне холестерина и наличии высокого риска сердечно-сосудистых осложнений, врач может назначить медикаментозное лечение.
Статины: основная группа препаратов для снижения холестерина
Статины – это наиболее широко применяемые препараты для снижения уровня холестерина. Они действуют, блокируя фермент, участвующий в синтезе холестерина в печени. Назначение статинов осуществляется врачом после тщательной оценки риска сердечно-сосудистых заболеваний.
Другие группы препаратов
В зависимости от индивидуальных особенностей пациента и типа дислипидемии, могут быть назначены и другие группы препаратов, такие как:
- Эзетимиб: препятствует всасыванию холестерина в кишечнике.
- Фибраты: в основном снижают уровень триглицеридов и повышают уровень "хорошего" холестерина.
- Ингибиторы PCSK9: более новые препараты, которые эффективно снижают уровень ЛПНП.
Самолечение статинами категорически недопустимо! Только врач может определить необходимость и дозировку препаратов для снижения холестерина.
Заключение
Повышенный холестерин – это серьезная проблема, которая требует внимания и своевременного вмешательства. Кожные проявления, такие как ксантомы и ксантелазмы, могут быть ранними сигналами, предупреждающими об опасности для вашего сердечно-сосудистого здоровья. Не игнорируйте эти сигналы. Регулярно проходите обследование на уровень холестерина, ведите здоровый образ жизни, правильно питайтесь, будьте физически активны и откажитесь от вредных привычек. Помните, что профилактика сердечно-сосудистых заболеваний – это инвестиция в ваше долголетие и качество жизни. Забота о своем липидном профиле – это забота о здоровом сердце и предотвращение опасных кардиологических осложнений.